Sindrom Stevensa Johnsona
Što je Stevens-Johnsonov sindrom?
Stevens-Johnsonov sindrom vrlo je rijetka, ozbiljna bolest.
Uzrok ove bolesti često je prethodna infekcija ili upotreba novog lijeka. Bolest je uzrokovana prekomjernom reakcijom imunološkog sustava. Bolest postaje uočljiva ljuštenjem kože, bolnim žuljevima i jakim osjećajem bolesti.
Žene su obično pogođene mnogo češće od muškaraca. Posebno su pogođeni ljudi koji pate od bolesti HIV-a.

Koji su uzroci?
Postoje dva glavna uzroka koja mogu potaknuti Stevens-Johnsonov sindrom. S jedne strane, prethodna infekcija ili, s druge strane, uzimanje novog lijeka.
Stevens-Johnsonov sindrom javlja se uglavnom prvih 8 tjedana nakon uzimanja novog lijeka. Postoje neki lijekovi koji su češće povezani sa Stevens-Johnsonovim sindromom od drugih. Oni uključuju prije svega lijekove s aktivnim sastojkom alopurinol (koristi se kod gihta) i lijekove sa skupinom aktivnih sastojaka sulfonamida, poput kotrimoksazola (antibiotik).
Možda će vas i ova tema možda zanimati: Netolerancija na lijekove
Kako se dijagnosticira Stevens-Johnsonov sindrom?
Uz pomoć intervjua s pacijentom (anamneza), liječnik može otkriti moguće okidače za Stevens-Johnsonov sindrom.
Tada će se obaviti fizički ispit. Često puta liječnik može posumnjati na Stevens-Johnsonov sindrom na temelju kliničkog izgleda s odgovarajućom anamnezom.
Da biste bili sigurni, uzima se kožna biopsija kako bi se potvrdila dijagnoza Stevens-Johnsonovog sindroma.
Ova će vas tema možda zanimati kao različita dijagnoza Stevens-Johnsonovog sindroma: Erupcija lijekova
Koji su simptomi Stevens-Johnsonovog sindroma?
Ljuštenje površine kože karakteristično je za Stevens-Johnsonov sindrom. Izgledi na koži su kružni, a vezikule se često formiraju. Pojava ovih podsjeća na opekotinu. Koža je pocrvenjela i ispucala. Ove čireve na koži su vrlo bolne.
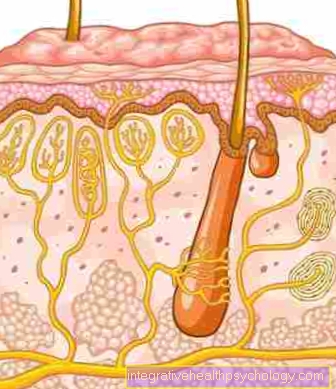
Dodatna zahvaćenost sluznica ukazuje na Stevens-Johnsonov sindrom. To uglavnom utječe na usta i grlo, kao i na područje genitalija. Pored simptoma na površini kože, često postoji i upala konjuktiva očiju.
Uz to, oboljeli vrlo često pate od snažnog osjećaja bolesti, groznice i upale nosne sluznice (rinitis).
Pročitajte više o ovome:
- Medicinski osip
- Osip nakon prethodne infekcije
Na kojim se mjestima posebno javlja Stevens-Johnsonov sindrom?
Uključenost sluznice karakteristična je za Stevens-Johnsonov sindrom. To znači da je uvijek zahvaćena sluznica. Sluznice se nalaze uglavnom u ustima i grlu, kao i u genitalnom području, zbog čega su ti dijelovi tijela vrlo često pogođeni Stevens-Johnsonovim sindromom.
Mjesta na kojima se površina kože ljušti često su na prtljažniku. Također mogu utjecati lice, ruke i noge.
Pored kožnih simptoma, vrlo je čest i konjuktivitis.
terapija
Ako se Stevens-Johnsonov sindrom razvio kao posljedica uzimanja novog lijeka, to treba odmah zaustaviti. Općenito, važno je izbjeći uzrok pokretanja, ako je poznat i moguć.
Intenzivna terapija slična je liječenju opeklina: daju se tekućine, liječe se rane i, ako je potrebno, posljedice poput trovanja krvlju (sepsa) ili bakterijskih infekcija liječe se antibioticima.
Primjena lijekova koji suzbijaju imunološki sustav, poput kortizona, kontroverzna je i općenito se ne koristi. U pojedinačnim slučajevima, naravno, mogu se koristiti i druge mogućnosti liječenja.
Trajanje
Ne postoji jedna veličina koja odgovara svim pravilima koliko će dugo trajati Stevens-Johnsonov sindrom.
Trajanje uglavnom ovisi o tome koliko brzo je započet tretman i koliko dobro terapija djeluje. U pravilu se može očekivati nekoliko dana do tjedana.
Kako je postupak?
Pogođeni pacijenti vrlo često pate od vrlo snažnog osjećaja bolesti i vrlo su ozbiljno bolesni. Stoga je važno rano dijagnosticirati Stevens-Johnsonov sindrom i odmah ga liječiti.
U nekim slučajevima bolest može biti vrlo teška. Ovaj teški oblik Stevens-Johnsonovog sindroma u tehničkom je pogledu poznat kao toksična epidermalna nekroliza (TEN).
Kakva je prognoza?
Stevens-Johnsonov sindrom vrlo je ozbiljno stanje.
U nekim slučajevima može biti vrlo ozbiljna. Ovisno o težini bolesti, vjerojatnost umiranja od bolesti je 6% u blagom obliku do 50% u teškom obliku (toksična epidermalna nekroliza).
Koje mogu biti dugoročne posljedice?
Bolest se obično liječi bez ožiljaka.
Važno je da se površina rane ne manipulira, poput ogrebotina. Površine rana također treba redovito tretirati i njegovati kako bi se spriječilo nastajanje ožiljaka.
Pročitajte više o ovome: Zarastanje rana
Je li to zarazno?
Stevens-Johnsonov sindrom nije zarazan. U ovoj rijetkoj bolesti imunološki sustav nekolicine ljudi pretjerano reagira, zbog čega se ta bolest javlja.
Bolesti koje izaziva bakterijski ili virusni patogen obično su zarazne. To nije slučaj sa Stevens-Johnsonovim sindromom.
Pročitajte i našu temu o sličnoj bolesti, stafilokoknom sindromu skalirane kože, koji pokreću bakterije: Infekcija stafilokokom
Po čemu se Lyell sindrom razlikuje od Stevens-Johnsonovog sindroma?
Stevens-Johnsonov sindrom definira kožnu udjelu manje od 10% ukupne tjelesne površine. Ako je zahvaćeno do 30% tjelesne površine, govori se o prijelaznom obliku. Ako je na koži zahvaćeno više od 30% tjelesne površine, govori se o toksičnoj epidermalnoj nekrolizi.
To je također poznato kao Lyell-ov sindrom kada je bolest potaknuta uzimanjem lijekova. Ovo je teška i po život opasna reakcija lijekova. Lijekovi koji mogu izazvati toksičnu epidermalnu nekrozu (Lyell-ov sindrom) uključuju: fenitoin, sulfonamide, alopurinol i selektivne inhibitore ponovne pohrane serotonina (SSRI), poput fluoksetina.